Luminothérapie : quand la lumière devient un allié de l’humeur
La luminothérapie, parfois appelée « thérapie par la lumière », est pour certains chercheurs reconnue comme une intervention efficace pour améliorer l’humeur et réduire les symptômes dépressifs, notamment ceux liés aux troubles affectifs saisonniers. Les variations des conditions lumineuses ont des effets étendus sur de nombreuses fonctions physiologiques et comportementales, y compris le rythme circadien, l’humeur et la cognition.*
Dans un monde où les journées courtes et le manque de lumière naturelle sont fréquents, cette approche non médicamenteuse attire l’attention des professionnels de santé mentale, d’accompagnants et des patients.
Mais comment fonctionne réellement la luminothérapie, et quelles preuves soutiennent son utilisation ? Elle semble constituer une solution prometteuse pour le traitement des maladies cérébrales grâce à ses avantages : non-invasivité, faible nombre d’effets secondaires et coût réduit. Bien que ses effets bénéfiques sur le cerveau soient reconnus, les mécanismes neuronaux sous-jacents à ces effets restent mal compris, ce qui limite l’application et l’optimisation de la luminothérapie en clinique.
Cet article non exhaustif explore les fondements scientifiques, les protocoles les plus efficaces et les bénéfices cliniques observés. Vous trouverez diverses sources et références intéressantes en fin de page. Pour ma rédaction j’ai principalement utilisé la méta analyse suivante : The Efficacy of Light Therapy in the Treatment of Mood Disorders: A Review and Meta-Analysis of the Evidence | American Journal of Psychiatry (2005), mais également : Bright Light Therapy for Nonseasonal Depressive DisordersA Systematic Review and Meta-Analysis (2024) ainsi que l’étude : Efficacy of Bright Light Treatment, Fluoxetine, and the Combination in Patients With Nonseasonal Major Depressive Disorder A Randomized Clinical Trial.(2016)
Les bases scientifiques de la luminothérapie
La luminothérapie repose sur le simple paradigme que la lumière influence directement notre horloge biologique interne, le rythme circadien. L’exposition à une lumière intense (généralement 10 000 lux), en particulier le matin semble pouvoir en partie :
- Réguler la production de mélatonine, l’hormone du sommeil.
- Stimuler la sécrétion de sérotonine, neurotransmetteur associé au bien-être.
- Synchroniser le cycle veille-sommeil, améliorant la vigilance et l’humeur.
Ces effets sont particulièrement utiles pour les patients souffrant de dépression saisonnière, mais certaines études suggèrent des bénéfices également pour des formes non saisonnières de dépression et pour certains troubles anxieux.
Dès les années 1980, la luminothérapie a été utilisée pour traiter le trouble affectif saisonnier (TAS) en clinique. Une méta-analyse regroupant 19 essais contrôlés randomisés a confirmé son efficacité dans ce contexte (d = −0,37, IC 95 % : −0,63 à −0,12)**
Plusieurs essais randomisés et contrôlés ont montré que l’exposition à une lumière vive, seule ou en association avec un antidépresseur standard comme la fluoxétine, peut entraîner une réduction significative de la sévérité des symptômes dépressifs. Par exemple, une étude multicentrique menée sur des adultes présentant une dépression modérée à sévère a mis en évidence des tailles d’effet comparables à celles observées dans des essais pharmacologiques classiques lorsqu’on écartait les études présentant des biais méthodologiques.
Par ailleurs, il semble que la simulation de l’aube, qui reproduit progressivement l’augmentation naturelle de la lumière matinale, a montré des effets positifs sur la dépression saisonnière, notamment en améliorant l’alignement du rythme circadien avec les cycles lumière/obscurité, ce qui se traduit par une meilleure qualité de sommeil, un regain de vigilance et une amélioration de l’humeur dès les deux premières semaines d’exposition. (La lumière augmente progressivement de 0 lux à environ 200–300 lux à l’œil pendant la période simulée de l’aube.)
Enfin, au-delà de la dépression, certaines études exploratoires suggèrent des bénéfices pour la cognition, la vigilance et la régulation de la douleur dans des populations variées, y compris des patients souffrant de troubles cognitifs légers . Ces données ouvrent la voie à une intégration progressive de la luminothérapie dans le parcours de soins classique, comme complément non invasif, sûr et peu coûteux, en complément à des traitements pharmacologiques et psychothérapeutiques.
Preuves scientifiques et efficacité clinique
Au-delà du TAS, de plus en plus d’études cliniques semble montrer que la luminothérapie a des effets thérapeutiques sur divers types de dépression non saisonnière. Par exemple, Lam and co. ont mené un essai contrôlé randomisé sur 122 patients atteints de trouble dépressif majeur. Les résultats ont montré que le groupe luminothérapie (d = 0,80, IC 95 % : 0,28–1,31) et le groupe traitement combiné (luminothérapie/fluoxétine) (d = 1,11, IC 95 % : 0,54–1,64) présentaient des améliorations significativement supérieures par rapport au groupe placebo.***
La méta-analyse**** menée sur la luminothérapie montrent une taille d’effet moyenne de 0,84, avec un intervalle de confiance à 95 % de [0,60–1,08]. Concrètement, cela signifie que l’effet sur l’amélioration de l’humeur est important et statistiquement fiable.
Une revue systématique et méta-analyse publiée dans JAMA Psychiatry (janvier 2025, Menegaz de Almeida et al.) a analysé 11 essais cliniques randomisés, incluant 858 patients atteints de dépression non saisonnière. Les résultats montrent que la thérapie par lumière vive (BLT, Bright Light Therapy) double les chances de rémission et de réponse au traitement par rapport aux groupes témoins. La luminothérapie agit notamment via l’activation des cellules ganglionnaires rétiniennes connectées à des zones cérébrales régulant l’humeur (amygdale, noyau suprachiasmatique, raphé dorsal). Elle apparaît ainsi
comme un adjuvant efficace, rapide et bien toléré dans les dépressions non saisonnières, unipolaires comme bipolaires. Les taux observés dans les études montrent une rémission de 40,7 % sous BLT contre 23,5 % sans BLT, et une réponse de 60,4 % contre 38,6 %. Ces effets sont significatifs dès les 2 à 4 premières semaines de traitement.
Stratégie de recherche
Pour la méta analyse de 2005, Les auteurs ont recherché dans PubMed tous les articles publiés entre janvier 1975 et juillet 2003, utilisant les mots-clés phototherapy et divers termes associés : seasonal affective disorder, depressive disorder, bipolar disorder, sleep, circadian rhythm, melatonin, Alzheimer’s disease, premenstrual syndrome, eating disorder, serotonin, attention, vigilance.
Seuls les essais cliniques contrôlés publiés en anglais ont été inclus.
La recherche fut complétée par MEDLINE, la bibliothèque Cochrane, et les bibliographies des articles pertinents.
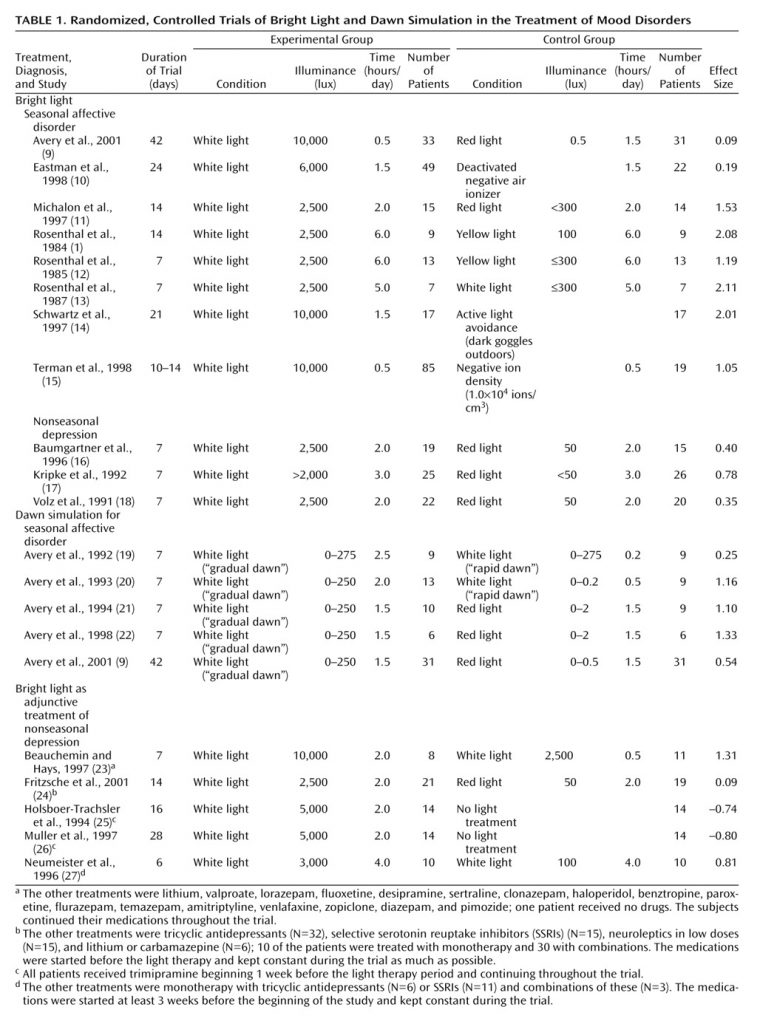
Résultats
Sur 173 articles identifiés, 23 répondaient aux critères, et 20 contenaient suffisamment de données pour la méta-analyse.
Les tailles d’effet calculées indiquent :
| Type de traitement | Trouble ciblé | Taille d’effet (IC 95%) | Interprétation |
| Lumière vive | Dépression saisonnière | 0,84 (0,60–1,08) | Effet fort |
| Simulation de l’aube | Dépression saisonnière | 0,73 (0,37–1,08) | Effet modéré à fort |
| Lumière vive | Dépression non saisonnière | 0,53 (0,18–0,89) | Effet modéré |
| Lumière vive + antidépresseur | Dépression non saisonnière | –0,01 (–0,36–0,34) | Non significatif |
Une analyse d’homogénéité a montré une variabilité significative entre études, mais les effets étaient toujours positifs.
Le rapport de cotes de rémission dans les études saisonnières était de 2,9 (IC 95 % : 1,6–5,4), confirmant une probabilité presque triplée de rémission sous luminothérapie.
Les groupes étudiés étaient limités aux adultes répondant à un diagnostic de trouble de l’humeur fondé sur des critères établis. Les chercheurs ont restreint la tranche d’âge à 18–65 ans afin de définir une norme de traitement adéquat. Concernant les extrémités du spectre d’âge, les besoins en luminothérapie pouvaient différer. Par exemple, les enfants et les adolescents peuvent nécessiter une dose différente de celle des adultes, tandis que les personnes âgées peuvent avoir besoin d’une dose plus élevée de photons, en raison de l’opacification progressive du cristallin et des milieux oculaires liée à l’âge, ainsi que d’une possible réduction du nombre de photorécepteurs rétiniens dans cette population.
Les critères diagnostiques acceptés étaient ceux du DSM-III, DSM-III-R, DSM-IV, des Research Diagnostic Criteria (RDC) et des critères de Rosenthal. Les diagnostics subsyndromiques ont été exclus.
Les études incluses dans cette méta analyse devaient être des essais contrôlés randomisés (ECR) portant sur des patients en phase aiguë de traitement et comporter une condition placebo crédible (les groupes placebo reçoivent un maximum de 300 lux.).
Pour certaines**** en double aveugle, contrôlé par placebo et par traitement fictif, d’une durée de 8 semaines, mené chez des adultes (âgés de 19 à 60 ans) atteints d’un trouble dépressif majeur (TDM) d’au moins une sévérité modérée, suivis en consultation externe dans des cliniques psychiatriques universitaires.
Les données ont été recueillies du 7 octobre 2009 au 11 mars 2014.
Après l’évaluation, les participants à l’étude sont donc aléatoirement répartis (randomisation) parmi les groupes correspondant à chaque approche thérapeutique testée. Le groupe qui reçoit un placebo ou un traitement à l’efficacité déjà connue est appelé « groupe de contrôle« . L’intérêt de la randomisation est qu’elle limite les biais de sélection puisqu’elle permet une répartition homogène entre les groupes des facteurs pronostiques connus et inconnus.
Les patients ont été randomisés dans l’un des quatre groupes suivants :
- Monothérapie par lumière : boîte à lumière fluorescente blanche active de 10 000 lux pendant 30 minutes par jour tôt le matin, associée à une pilule placebo ;
- Monothérapie par antidépresseur : générateur d’ions négatifs inactif pendant 30 minutes par jour, associé à de la fluoxétine hydrochloride, 20 mg/jour ;
- Combinaison lumière et antidépresseur ;
- Placebo : générateur d’ions négatifs inactif, associé à une pilule placebo.
Lors de la consultation de la méta analyse, s’avère qu’une fois écartées les études les moins rigoureuses, les effets de la luminothérapie se révèlent d’une ampleur comparable à ceux constatés dans de nombreux essais cliniques portant sur les antidépresseurs.
La plupart des études mettent en évidence :
- Une réduction des symptômes dépressifs, souvent dès la première semaine de traitement.
- Une bonne tolérance, avec peu d’effets secondaires (fatigue oculaire, maux de tête légers).
- Une efficacité « comparable » à celle des antidépresseurs pour certains patients, surtout dans les formes légères à modérées.
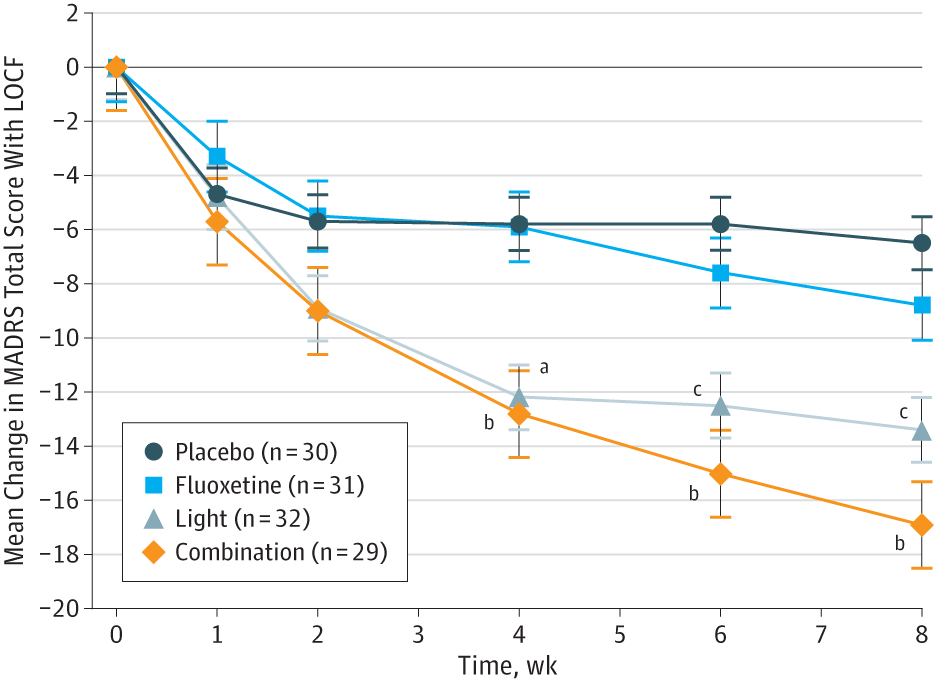
Sur ce schéma, il est possible de constater que le traitement par la lumière, qu’il soit utilisé en monothérapie (triangle) ou particulièrement en association avec la fluoxétine (losange), est efficace et bien toléré dans le traitement du trouble dépressif majeur non saisonnier.*****
Comme le mentionne les chercheurs dans la méta analyse la plus récente (Bright Light Therapy for Nonseasonal Depressive DisordersA Systematic Review and Meta-Analysis) : « Malgré des résultats généraux tendant en faveur de la BLT, les études précédentes avaient une puissance statistique insuffisante pour tirer une conclusion solide, en raison de tailles d’échantillons limitées et de méthodes analytiques imparfaites. »
Néanmoins, des études récentes ont proposé de nouvelles approches pour investiguer le mécanisme d’action de la luminothérapie Huang et al. sont notables pour être la seule étude de la méta-analyse à avoir corrélé les scores dépressifs avec des méthodes d’imagerie. Une combinaison d’évaluation des résultats via la variation du score HAM-D depuis la ligne de base et des scans IRM à la fin du suivi a démontré une augmentation de la connectivité fonctionnelle intraréseau dans diverses voies impliquées dans la détection, l’intégration et le filtrage des informations émotionnelles. Leurs résultats renforcent la corrélation entre la BLT et la modulation de l’humeur, impactant directement nos conclusions générales.
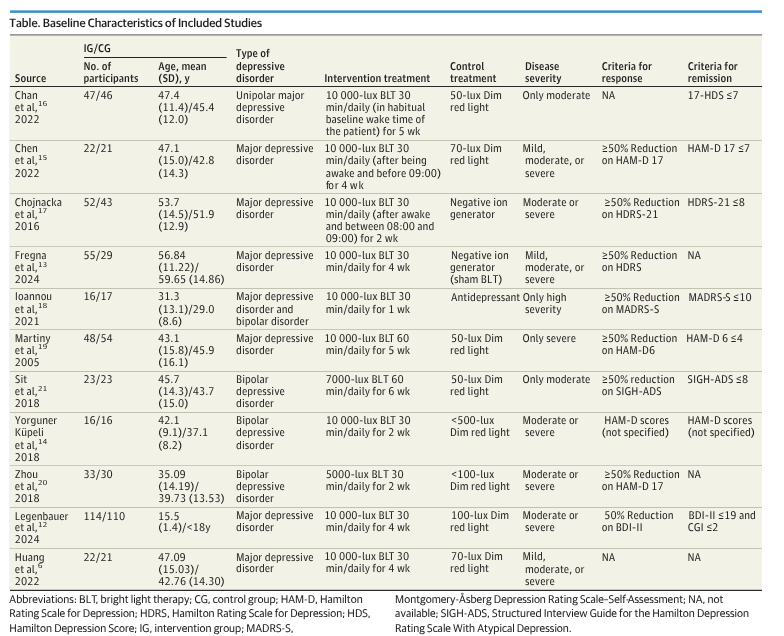
Interventions et dispositif sélectionné
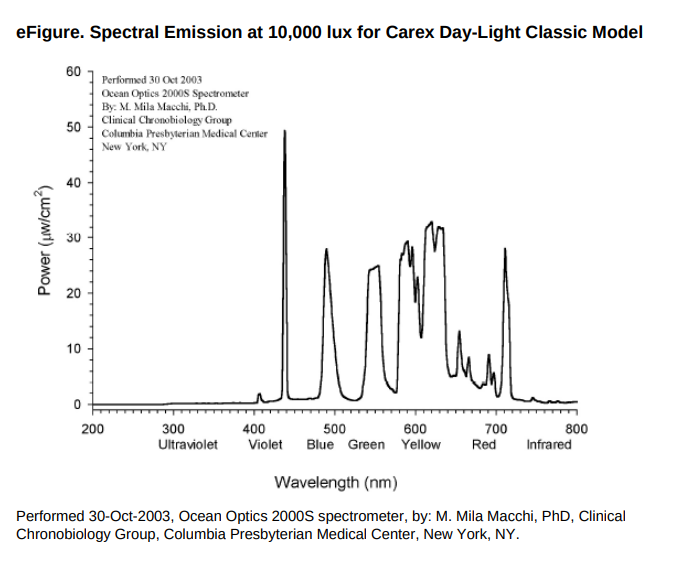
Le dispositif de traitement actif consistait en une exposition quotidienne à une boîte à lumière fluorescente pendant 30 minutes dès le réveil, de préférence entre 7 h et 8 h du matin (Carex Day‑Light Classic), émettant une lumière blanche 4000 K, évaluée à 10 000 lux à 35,56 cm de l’écran jusqu’à la cornée, avec filtre UV (pour le spectre d’émission, voir plus bas]). Les patients utilisaient la boîte à lumière à domicile et recevaient des instructions standardisées, verbales et écrites.
Le dispositif de traitement fictif était un générateur d’ions négatifs, modifié pour émettre un bourdonnement audible discret, mais désactivé de manière à ce qu’aucun ion ne soit émis. Les patients recevaient les mêmes instructions pour l’utilisation du générateur d’ions que celles données pour la boîte à lumière.
Les attentes prétraitement ont été évaluées à l’aide d’un questionnaire modifié sur l’attente de réponse. L’adhésion au traitement a été suivie à l’aide de journaux quotidiens des temps d’utilisation des dispositifs, remplis par les patients et examinés à chaque visite. Les patients ont également été instruit d’éviter de passer un temps excessif ou inhabituel à l’extérieur pendant la période de l’étude.

Protocoles d’application et sécurité
Type de lumière
- Lumière blanche fluorescente ou LED, dite “lumière du jour” (daylight white).
- Température de couleur : environ 4 000 à 6 500 K (souvent autour de 4 000 K pour les dispositifs standards comme le Carex Day-Light Classic).
Spectre lumineux
- Spectre large du visible, couvrant approximativement 400–700 nm, ce qui inclut le bleu, vert et rouge.
- Pic bleu : même si ce n’est pas un monochrome bleu strict, la lumière contient un pic dans le bleu (≈460–480 nm) qui stimule efficacement les ipRGCs (cellules ganglionnaires photosensibles intrinsèques), responsables de la régulation du rythme circadien et de la sécrétion de mélatonine.
Selon les études, afin d’obtenir les meilleurs résultats, la luminothérapie doit être pratiquée selon un protocole standardisé :
- Intensité lumineuse : 10 000 lux recommandé.
- Durée : 20 à 30 minutes par séance, idéalement le matin.
- Distance : à environ entre 35,56 et 50 cm de la source lumineuse.
- Suivi clinique : évaluation régulière des symptômes pour ajuster la durée et la fréquence.
Il est essentiel de noter que la luminothérapie ne remplace pas un suivi médical, mais constitue un outil complémentaire très efficace.
Concernant la sécurité, les dispositifs sont équipés d’un filtre UV afin de bloquer les rayons ultraviolets, évitant tout risque pour la cornée et la rétine, ce qui est inclus dans appareil Day-Light Classic et il est primordiale de rappeler que les utilisateurs ne doivent pas regarder directement la source, mais bénéficier d’une exposition périphérique.
Nuances selon la population
- Enfants et adolescents : les recommandations sont moins claires. La sensibilité au bleu et aux effets circadiens est différente, et les doses lumineuses doivent être adaptées.
- Personnes âgées : l’opacification du cristallin et la diminution des photorécepteurs peuvent réduire l’efficacité. Un ajustement de l’intensité ou de la durée peut être nécessaire.
- Patients atteints de troubles oculaires ou photosensibles : prudence obligatoire, car la transmission de la lumière peut être altérée et certains pathologies (rétinopathies, glaucome) imposent des précautions supplémentaires.
Les effets secondaires restent rares et généralement bénins (céphalées, fatigue oculaire, agitation), sans preuve de toxicité rétinienne.
Un risque de virage hypomaniaque existe chez les patients bipolaires, comme pour les antidépresseurs.
Perspectives d’intégration dans les structures de soins
Au sein des CMP et autres structures de santé mentale, l’introduction de la luminothérapie peut :
- Offrir une alternative non médicamenteuse pour les patients sensibles aux traitements pharmacologiques.
- Renforcer l’adhésion au suivi thérapeutique en proposant une méthode visible et tangible.
- Permettre la mise en place de protocoles pilotes, avec évaluation scientifique, pour déterminer l’efficacité locale et le rapport coût-bénéfice.
Les investissements dans du matériel certifié et la formation du personnel sont essentiels pour assurer un usage sûr et reproductible.

Conclusion
En définitive, la luminothérapie s’impose comme une intervention simple, non invasive et hautement prometteuse dans la prise en charge des troubles dépressifs, qu’ils soient saisonniers ou non. Les données issues de décennies de recherches cliniques et de méta-analyses convergent vers un constat favorable à son utilisation.
Au-delà des chiffres et des scores HAM-D, ce que révèle la littérature, c’est l’effet structurant et régulateur de la lumière sur l’esprit humain, un outil naturel capable d’induire un changement psychophysiologique profond sans les contraintes et effets secondaires de nombreux traitements pharmacologiques. Toutefois, l’efficacité optimale repose sur des paramètres bien précis (intensité lumineuse, spectre, durée et moment de la journée) et sur une adhésion régulière et encadrée, éléments qui nécessitent une standardisation et un suivi rigoureux au sein des structures de soins.
Ainsi, loin d’être un simple palliatif, la luminothérapie devient un levier stratégique pour enrichir et diversifier l’arsenal thérapeutique.
A mon sens, la luminothérapie, en agissant sur le rythme circadien et la régulation des neurotransmetteurs, peut être intégrée de manière synergique avec des approches psychopédagogiques et hypnothérapeutiques. Dans ce cadre, elle offre un support physiologique et cognitif, préparant le terrain à l’apprentissage de stratégies de gestion émotionnelle et/ou du stress, à la modulation du stress et au renforcement de l’auto-efficacité.
Articles associés : Stress : stratégies, coping et adaptation humaine , Hypnose & Attachement : la sécurité relationnelle au cœur du changement
Combinée à l’hypnose, elle permet possiblement d’amplifier la réceptivité du patient aux suggestions thérapeutiques, favorisant des changements durables dans les comportements, l’humeur et la résilience. Cette approche intégrative transforme ainsi la lumière en outil catalyseur d’un accompagnement psychologique global, alliant régulation biologique, amélioration des liens relationnels et développement des compétences psychiques.
Note personnelle
Au-delà de la rigueur scientifique sur laquelle tente de s’appuyer cet article, il me semble nécessaire d’ajouter une note de prudence épistémologique et peut-être, de modestie. En tant que sceptique empirique et loin du dogmatisme positiviste, je crois qu’il est souvent risqué de surestimer la portée des explications rationnelles que nous faisons a posteriori autour des phénomènes humains. L’histoire de la science, et plus encore celle de la psychologie, est jalonnée d’interprétations brillantes qui ont su rendre le monde intelligible, mais rarement prévisible. Car l’esprit humain, par sa complexité, par la myriade de ses déterminants invisibles, échappe souvent aux modèles et aux chiffres.
C’est pourquoi l’intérêt de la luminothérapie ne réside pas uniquement dans les preuves statistiques de son efficacité, mais aussi, et peut-être surtout, dans la qualité existentielle de ce qu’elle propose : à savoir une expérience simple, accessible, dépourvue d’effets indésirables et de contraintes excessives. Elle offre, à qui traverse la nuit intérieure, un geste de soin presque élémentaire, sans mauvais jeu de mot : une lumière tangible au bout du tunnel. Ce dispositif, à la fois concret et symbolique, peut devenir un premier espace de rencontre, un seuil vers l’accompagnement, un rituel qui redonne du rythme à la vie quand tout semble figé.
Dans un contexte où les structures manquent cruellement de moyens humains et financiers, offrir ne serait-ce qu’un espace lumineux, une attention, un temps pour soi, peut déjà raviver quelque chose de l’ordre du mouvement et du lien. L’acte même de s’exposer à la lumière, prend alors une valeur presque métaphorique : celle d’un engagement à ne pas se retirer du monde, à réapprendre à accueillir le jour.
Ainsi, au-delà des chiffres, la luminothérapie nous rappelle que prendre soin ne consiste pas seulement à corriger un déséquilibre biochimique, mais aussi à raviver en chacun la possibilité d’une présence à soi, d’une ouverture au monde et aux autres, autrement dit, à restituer à la lumière sa puissance fondatrice : non pas celle d’éclairer ce qui est déjà visible, mais celle de faire advenir un sens là où il n’y en avait plus, en révélant la simple possibilité d’une trajectoire.
Sylvain Gammacurta
Sources et références :
*LeGates TA, Fernandez DC, Hattar S. Light as a central modulator of circadian rhythms, sleep and affect. Nat Rev Neurosci. 2014;15:443–454. doi: 10.1038/nrn3743.
**Pjrek E, Friedrich ME, Cambioli L, Dold M, Jäger F, Komorowski A, et al. The efficacy of light therapy in the treatment of seasonal affective disorder: A meta-analysis of randomized controlled trials. Psychother Psychosom. 2020;89:17–24. doi: 10.1159/000502891. [DOI] [PubMed] [Google Scholar]
***https://jamanetwork.com/journals/jamapsychiatry/fullarticle/2470681
****JAMA PsychiatryPublished Online: January 20162016;73;(1):56-63. doi:10.1001/jamapsychiatry.2015.2235
*****Bech P, Cialdella P, Haugh MC, Birkett MA, Hours A, Boissel JP, Tollefson GD. Meta-analysis of randomised controlled trials of fluoxetine v. placebo and tricyclic antidepressants in the short-term treatment of major depression. Br J Psychiatry. 2000 May;176:421-8. doi: 10.1192/bjp.176.5.421. PMID: 10912216.
American Psychiatric Association. Diagnostic and statistical manual of mental disorders. 5th ed. Washington (DC): American Psychiatric Publishing; 2013.
